
SIBO
#feebe3 ;810px
SIBO
El SIBO es un trastorno digestivo conocida por sus siglas en inglés: Small Intestinal Bacterial Overgrowth.
Se caracteriza por un crecimiento excesivo de bacterias en el intestino delgado, propias del intestino grueso.
Provoca todo tipo de síntomas digestivos: distensión abdominal, dolor, gases, diarrea o estreñimiento La mayoría de los síntomas digestivos son inespecíficos, porque pueden confundirse con otras patologías o trastornos. Como consecuencia, pueden aparecer también intolerancias a la lactosa, fructosa o sorbitol; y mala absorción de nutrientes que pueden producir déficits nutricionales.
Los síntomas del SIBO no se limitan al sistema digestivo. Está también relacionado con múltiples patologías cutáneas, migrañas, dolores musculares…
Las causas del SIBO son diversas, y puede no deberse a solo una de ellas. Algunas de las más frecuentes son:
· Toma continuada de medicamentos que modifiquen la producción de ácido estomacal o disminuyan la motilidad intestinal. El omeprazol es uno de los medicamentos más consumidos que provoca una disminución del ácido del estómago. Sin embargo, el ácido del estómago favorece la digestión y frena el crecimiento de ciertas bacterias que llegan al estómago y evita así que lleguen al resto del tubo digestivo.
· Trastornos de la motilidad intestinal, como consecuencia de alteraciones del sistema nervioso (enfermedad de Parkinson) o endocrino (hipotiroidismo, diabetes mellitus).
· Antecedentes de cirugía abdominal, que alteren la estructura del intestino delgado o de alguna de sus válvulas.
· Estrés crónico.
· Patologías intestinales previas como enfermedad inflamatoria intestinal, celiaquía o síndrome de intestino irritable.
Para su diagnóstico, la prueba no invasiva más utilizada es el test de aire aspirado, en la que se mide hidrógeno y metano en aire expirado tras la toma de una solución de lactulosa. La prueba dura aproximadamente 3 horas y se van realizando mediciones cada 15-30 minutos. La prueba debe realizarse tras un ayuno de 12 horas y el día anterior hay que seguir una alimentación especial.
Para su tratamiento se requieren cambios en la alimentación, estilo de vida y gestión del estrés. El tratamiento farmacológico más utilizado suelen ser tandas de antibiótico, en concreto la rifaximina. También se utilizan aceites esenciales, extraídos de plantas como la canela, el orégano, el romero o el clavo.
El abordaje dietético utilizada habitualmente es la dieta baja en FODMAP, que consiste en la retirada temporal de la dieta de azúcares y fibras altamente fermentables que pueden empeorar la sintomatología. La dieta baja en FODMAP se divide en 3 fases. Esta dieta debe ser pautada y guiada por un dietista o nutricionista especializado para evitar posibles déficits de vitaminas y minerales.
La microbiota tiene un papel fundamental en el equilibrio del eje intestino-cerebro-piel. En el SIBO, la microbiota está alterada y esto provoca un aumento de la inflamación y permeabilidad a nivel intestinal, que se ve reflejado en un empeoramiento de patologías cutáneas con base inflamatoria. Un intestino permeable permite el paso de sustancias proinflamatorias a sangre, y desde ahí pueden llegar a la piel alterando su equilibrio y empeorando ciertas patologías previas. Las relacionadas más frecuentemente con SIBO son:
· Acné
· Dermatitis atópica
· Rosácea
· Psoriasis
En el caso de la rosácea, en varios estudios se observa como la erradicación del SIBO mejora los síntomas más frecuentes de la rosácea (eritema, flushing, pápulas y pústulas…). También se ha apreciado mejoría en pacientes con rosácea tras el tratamiento de la infección por Helicobacter pylori. No está todavía claro el mecanismo a través del cual se produce una mejora de estos pacientes con rosácea, pero sí se recomienda cribar y estudiar posibles síntomas digestivos en pacientes con esta patología. Además, esto permite realizar un abordaje 360º grados de esta patología crónica, que mejora la calidad de vida de los pacientes.
En SIBO, se recomienda la toma de ciertos complementos alimenticios como coadyuvantes del tratamiento farmacológico, o tras la toma de este.
Durante el tratamiento antibiótico y la pauta dietética baja en FODMAP, se recomienda bajo consejo profesional, la toma de posbióticos como el butirato. El butirato es un ácido graso de cadena corta, y es la principal fuente de energía de las células de la pared intestinal. En caso de disbiosis intestinal o de alimentación pobre en fibras (dieta FODMAP), las bacterias capaces de producir butirato disminuyen. Mejora la permeabilidad intestinal y tiene efecto antiinflamatorio.
1 cápsula al día, junto con alimentos, o según consejo profesional.
Tras el tratamiento farmacológico, el objetivo debe ser regenerar la pared intestinal y reequilibrar la microbiota.
Para ello, tras la toma del antibiótico, se recomiendo la toma de complementos alimenticios con extracto de alga de chlorella (de pared celular rota) para favorecer la eliminación de toxinas, eliminar metales pesados y favorecer la función hepática e intestinal

Tomar durante un máximo de 30 días.
Si el tratamiento farmacológico ha sido efectivo, se recomienda la toma de probióticos. Se debe tener en cuenta que no todos los probióticos son iguales y que no todos valen para todo. Deben tener un género, especie y cepa específicos.

Complemento alimenticio a base de 4 cepas probióticas, que ayuda a equilibrar la microbiota. Indicado en personas con tendencia al estreñimiento. Se recomienda la toma de 1 cápsula al día, en ayunas.
También se recomienda la suplementación con glutamina, que mejora la permeabilidad intestinal. Ayuda a sellar las uniones estrechas de las células que conforman la pared intestinal.

Un stick al día, disuelto en un vaso de agua.
Por último, es necesario disminuir la inflamación intestinal, causada en parte por la alteración de la microbiota y que en parte ha sido causante del deterioro de la mucosa intestinal.
Para ello se recomienda la suplementación con ácidos grasos omega 3, en concreto con EPA y/o cúrcuma.

2 gramos/día
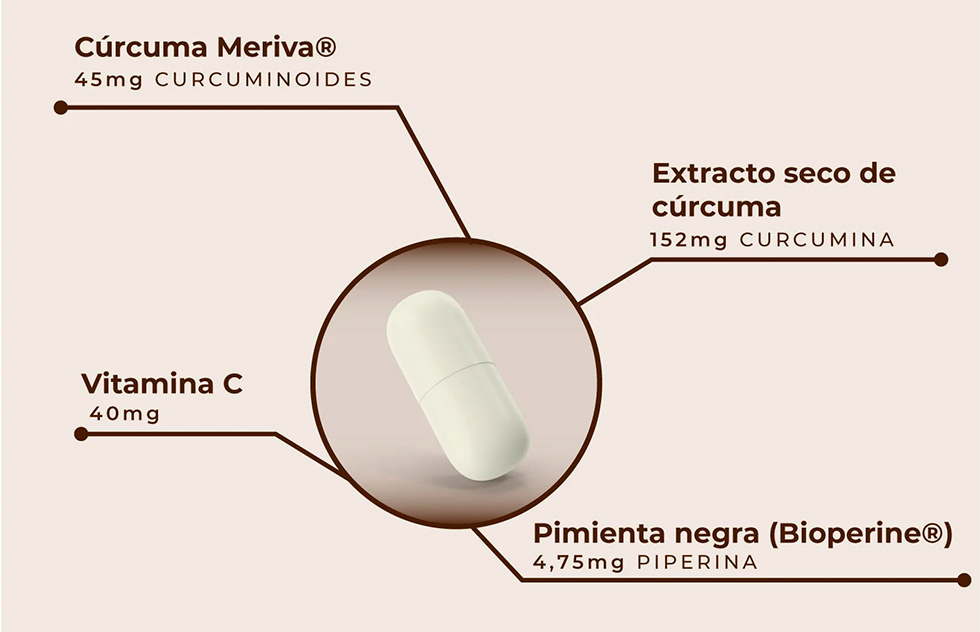
Una cápsula al día.No recomendado en caso de cólicos biliares.
Desde Marta Masi, os aconsejamos consultar con un especialista en patología digestiva si presentáis con frecuencia los síntomas comentados anteriormente. Estamos a vuestra disposición para poder acompañaros durante y tras el tratamiento, y para ayudaros a resolver todas vuestras dudas.
